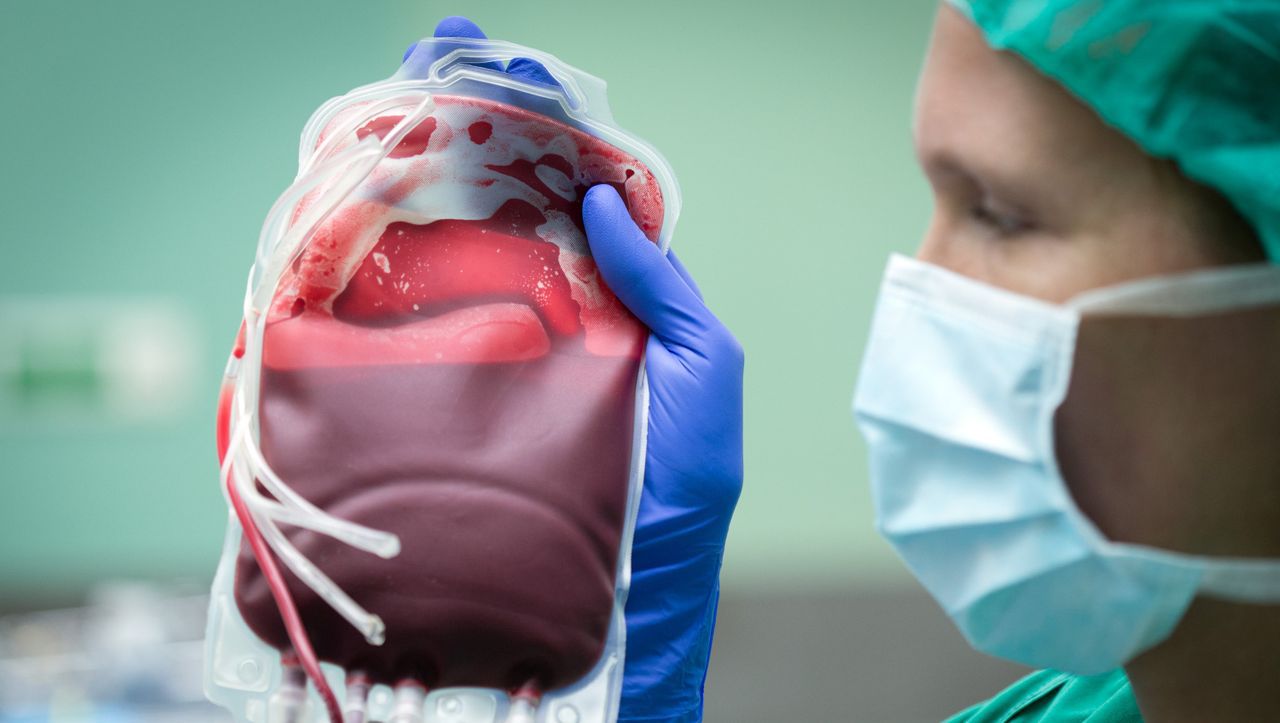
Letzte Handgriffe vor der Spende: Diese Frau hat eine oft benötigte Blutgruppe. Beim Deutschen Roten Kreuz in Dresden füllt sie eine Blutkonserve. Rund 12.000 davon verbrauchen deutsche Kliniken und Praxen - jeden Tag.
Blutspenderin: "Ich kann nicht hingucken."Nur etwa vier Prozent der Bevölkerung spenden regelmäßig - Tendenz: fallend. Warum wird es künftig weniger Blutspenden geben? Und könnte künstliches Blut den Mangel kompensieren? Das schauen wir uns an. Bislang sind die Krankenhäuser auf echtes Blut angewiesen - also auf Spenderinnen wie diese.
Blutspenderin: "Weil die Blutgruppe A, die ich ja Gott sei Dank habe, viel gebraucht wird. Und deswegen versuche ich mit der Blutspende jemanden zu helfen, der es wirklich braucht."Die Blutgruppen von Spender und Empfänger müssen kompatibel sein. In Deutschland haben 43 Prozent der Menschen die Blutgruppe A, 11 Prozent die Blutgruppe B, fünf Prozent AB und 41 Prozent die Blutgruppe 0. Die Blutgruppe 0 mit dem Rhesusfaktor negativ ist besonders begehrt, denn sie passt zu jedem Empfänger. Doch bei dieser Blutgruppe ist die Versorgungslage bedrohlich. Auch bei den Blutgruppen A negativ ist sie derzeit niedrig und bei B negativ kritisch. Noch kann der Bedarf gedeckt werden, auch wenn die Zahl der Vollblutspenden seit Langem abnimmt. Die schwierigste Zeit des Jahres kommt erst noch: die Sommerferien.
Kerstin Schweiger, Deutsches Rotes Kreuz: "Erfahrungsgemäß sind viele verreist und nehmen die Termine nicht wahr, deswegen ist wichtig, dass alle angebotenen Termine wahrgenommen werden."Dias Blut wird nun für den Weitertransport vorbereitet - gerade im Sommer zählt jeder Liter. Der Rückgang bei den Spenden ist zum Teil hausgemacht: Die Terminvergabe sei gerade für Vollzeit-Arbeitnehmer zu unflexibel, bemängeln viele potenzielle Spender - und das DRK verzichtet auf den Anreiz einer Aufwandsentschädigung. Hinzu kommt, dass laut Transfusionsgesetz bislang bestimmte Gruppen von der Blutspende ausgeschlossen werden, zum Beispiel homosexuelle Männer mit einem neuen Partner oder mit wechselnden Partnern. Im März hat der Bundestag beschlossen, dass grundsätzlich nur noch das individuelle Verhalten Grundlage der Risikobewertung sein darf.
Das Institut für Transfusionsmedizin in Dresden: Hier landen die Blutspenden aus Berlin, Brandenburg und Sachsen und werden weiterverarbeitet. Denn "Bluttransfusion" bezieht sich üblicherweise nur auf einen Bestandteil des Blutes. Bei der Weiterverarbeitung drängt die Zeit, denn einige Blutprodukte wie Thrombozyten-Konzentrate sind nur vier Tage haltbar. Auch deswegen ist der stetige Nachschub an Spenden so wichtig. Das Blut wurde auf die Erreger von HIV, Syphilis, Hepatitis und anderen Krankheiten getestet, jetzt wird es in einer Zentrifuge in seine Bestandteile zerlegt. Dabei wirken enorme Kräfte auf die Blutzellen.
Matthias Johnsen, Institut für Transfusionsmedizin Dresden: "Ein Jetpilot verträgt 5 bis 6 G, wenn er in eine scharfe Kurve fliegt. Aber die Erythrozyten halten 4.000 G aus. Das macht Hochachtung vor diesen kleinen Zellen. Da stellt sich ein Elefant drauf, und da passiert nichts."Diese widerstandsfähigen Zellen sind die roten Blutkörperchen, die Erythrozyten. Nach der Zentrifugation liegen sie, neben dem Plasma und den Blutplättchen, als ein Hauptbestandteil des Blutes vor. Aus allen drei Komponenten werden jeweils eigene Blutprodukte hergestellt, die vor allem in Krebstherapie, Unfallchirurgie und Organtransplantationen zum Einsatz kommen.
Die Kliniken der Region zahlen zwischen 95 und 120 Euro pro Blutbeutel. Die sechs Rotkreuz-Blutspendedienste dürfen zwar als gemeinnützige Organisationen keine Gewinne machen, haben aber teilweise Rücklagen in Millionenhöhe gebildet. Ein Grund:
Beim Verbrauch dieser Blutprodukte liegt Deutschland weltweit ganz vorn, mit 41 Transfusionen pro 1.000 Einwohner und Jahr. In den Niederlanden sind es - bei vergleichbarer Qualität der medizinischen Versorgung - rund 40 % weniger.
Eine sparsamere Verwendung der Blutkonserven in den Kliniken, das sogenannte "Patient Blood Management ", konnte den Verbrauch hierzulande zwar etwas senken. Das Grundproblem jedoch bleibt: Ein hoher Verbrauch trifft auf sinkende Spenderzahlen. Der demografische Wandel verschärft die Lage noch.
Matthias Johnsen, Institut für Transfusionsmedizin Dresden: "Je älter man ist, desto größer wird die Gefahr, dass man auch mal Blut braucht. Parallel ist es aber auch so, dass die Menschen, die jetzt gerade älter werden, großteils diejenigen sind, die das Blut spenden und dann aber eben nicht mehr spenden können, weil sie krank geworden sind. Und wenn man dann so diese Alterspyramide wandern sieht, sieht man, dass da ein Berg an vielen Menschen auf uns zukommt, die bald Blut brauchen werden und hintendran die geburtenschwachen Jahrgänge kommen, die weniger spenden. Und da ist die große Sorge die, die, die quer durch die Gemeinschaft geht, dass das sehr, sehr eng werden wird in zukünftigen Jahren."Der Kühlraum mit den fertigen Blutprodukten ist gut gefüllt - noch. Rund drei Viertel der Bevölkerung wären gesundheitlich in der Lage, Blut zu spenden. Doch die tatsächliche Zahl geht zurück.
Könnte im Labor hergestelltes Blut die absehbare Versorgungslücke schließen? Danach sieht es nicht aus, sagt Romy Kronstein-Wiedemann vom Institut für Transfusionsmedizin in Dresden. Denn die Herstellung im Labor ist bislang äußerst aufwendig und ineffizient.
Romy Kronstein-Wiedemann, Institut für Transfusionsmedizin Dresden: "Künstliches Blut ist im Prinzip, dass wir außerhalb des menschlichen Körpers Blutzellen nachproduzieren, also quasi in der Zellkulturflasche, wo wir Stammzellen zunächst nehmen können aus dem Knochenmark, also so wie das auch im Körper stattfindet, dass das Knochenmark die Stammzellen ausdifferenziert zu roten Blutzellen. Das können wir im Brutschrank nachempfinden."
Die Blutzellen sind in einer Zellbank in flüssigem Stickstoff tiefgefroren. Die größte Herausforderung für Kronstein-Wiedemann und ihr Team beim Züchten der roten Blutkörperchen ist eine Besonderheit dieser Zellen: Während der mehrstufigen Entwicklung im Knochenmark verlieren sie ihren Zellkern. Dadurch sind sie klein und elastisch genug, um selbst in winzige Äderchen vordringen zu können. Das Auswerfen des Kerns außerhalb des Körpers nachzuahmen, gelingt den Forschenden bisher nur mit sehr großem Aufwand.
Romy Kronstein-Wiedemann, Institut für Transfusionsmedizin Dresden: "Das ist unser Problem derzeit, und zwar weltweit. Dass diese, dieser Kernauswurf nicht effizient genug ist und wir deswegen noch nicht in großem Maßstab das künstliche Blut herstellen können. Und das ist jetzt quasi Ziel unserer Forschung oder der Fokus unserer Forschung, dass wir herausfinden wollen, warum die Zellen eben nicht mehr so gut ihren Kern auswerfen können und somit zu reifen Blutzellen ausreifen können."
Bislang können die Forschenden auf diese Weise das künstliche Blut nur tropfenweise herstellen. Für Menschen mit sehr seltenen Blutgruppen könnte die Technik ein Hoffnungsschimmer sein. Die allermeisten Patientinnen und Patienten werden aber auch weiterhin auf Blutspenden angewiesen sein. In diese Situation - eine Transfusion zu benötigen - kommen laut Deutschem Roten Kreuz immerhin 80 % der Deutschen mindestens einmal in ihrem Leben.